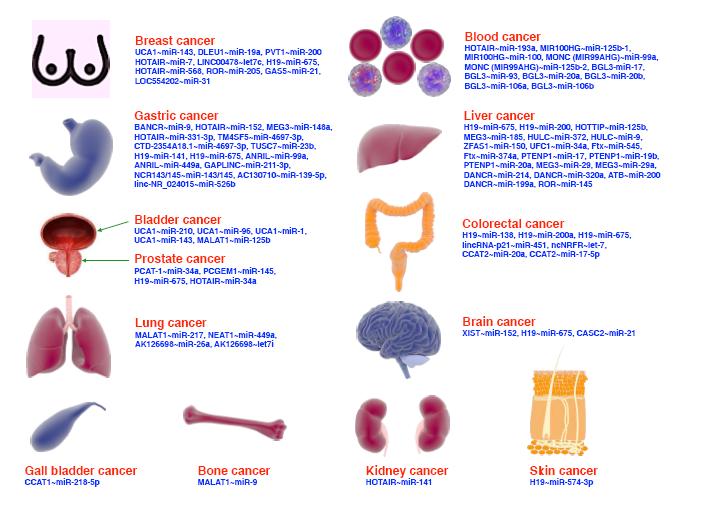
引用本文: 刘洪均, 岑瑛, 刘晓雪. 腰背部巨型先天性黑色素痣一例报告. 中国修复重建外科杂志, 2014, 28(4): 527-528. doi: 10.7507/1002-1892.20140118 复制
巨型先天性黑色素痣(简称巨痣)指发生于身体任何部位、面积> 144 cm2或直径> 20 cm的先天性色素痣[1],或位于颜面部、手足等特殊部位,虽面积及直径达不到上述标准,但切除后创面难以修复的先天性色素痣[2]。其发病机制目前尚不清楚,可能与遗传、发育异常等相关[1],恶变率达2.8%~8.5%[3]。2013年7月我院收治1例腰背部巨痣患儿,现总结其病变特点、治疗方法及疗效。报告如下。
1 病例介绍
患儿 女,13岁。因腰背部黑斑进行性生长13年于2013年7月入院。患儿出生时发现背部黑斑,大小约3 cm × 2 cm,无自觉症状,未作治疗,呈进行性生长。入院检查:黑斑位于腰背部,上至第12肋平面,下至臀部上份,两侧达腋前线,大小约50 cm × 35 cm;表面凹凸不平,伴淡黄色鳞屑及深黑色疣状结节,颜色不均匀,中央部分呈黑色,周围呈深蓝色,有逐渐向外呈触角样扩张表现;质地偏硬,表面无毛发生长,无破溃,无触痛,偶伴瘙痒。见图 1。
 图1
术前外观
图1
术前外观 全麻下,行腰背部巨痣切除联合右侧臀大肌肌瓣、自体网状刃厚皮片修复术。首先距黑斑边缘1 cm切除,见巨痣边缘“正常皮肤”的真皮及皮下组织中存在黑色病灶(图 2),再扩大1 cm切除,至切缘无黑色病灶。术中见巨痣浸润达竖脊肌表面,部分达棘突表面及右侧髂骨骨膜,背部全层皮下脂肪浸润,有潜行向外扩张趋势(图 3)。彻底切除浸润的竖脊肌肌膜,右侧腰部部分肌膜、肌肉,右侧髂骨部分骨膜(图 4)。术中取组织行冰冻切片检查示:先天性黑色素痣,有坏死,部分细胞呈上皮样变,增生活跃,不排除恶变。巨痣及浸润组织彻底切除后,遗留大小为53 cm × 50 cm的创面。采用大小为12 cm × 8 cm的右侧臀大肌肌瓣覆盖髂骨,肌瓣下放置引流管,将两侧竖脊肌腱膜拉拢缝合覆盖棘突表面死腔;取大小为59 cm × 47 cm的自体上背部刃厚皮片,制备网状皮片后游离移植修复创面。
术后病理检查:镜下见表皮萎缩,真皮及皮下广泛性分布大量黑色素痣细胞,附件受压萎缩,痣细胞巢有灶性凝固性坏死及钙化,部分痣细胞核大,有核仁,但几乎未见分裂相;免疫组织化学染色示痣细胞S-100(-),HMB45(+),个别细胞MelanA(+),Ki67阳性率< 1%。综合确诊为巨痣,累及皮下组织,有坏死,部分细胞增生活跃。术后给予预防感染、营养支持等对症治疗,植皮区创面隔日换药,3 d后拔除引流管。13 d后创面伴少许肉芽组织,20 d创面愈合。术后6个月(2014年1月)随访,创面部分瘢痕形成,术区未见复发病灶(图 5)。
2 讨论
巨痣深部浸润的形成可能与胚胎发育异常、遗传有关。黑色素起源于神经嵴,神经嵴细胞迁移至皮肤形成黑色素细胞过程中受诸多因素影响,导致其迁移异常,停滞于皮肤以下的组织,如皮下脂肪、肌肉、骨膜等处,造成细胞位置较深[4]。因此,临床确定巨痣治疗方案时,需考虑浸润深度及范围,必要时可行MRI检查[5]。本例患儿巨痣浸润深度深,术中见涉及全层皮下脂肪及部分肌膜、肌肉、髂骨骨膜,浸润宽度在真皮及以下,超出术前判定的巨痣边缘,浸润最深处位于巨痣中央。
巨痣有恶变为恶性黑色素瘤、脂肪肉瘤、神经鞘瘤、横纹肌肉瘤等的风险,据文献报道,巨痣面积越大,恶变风险越高[4];相比各年龄阶段,儿童巨痣恶变为恶性黑色素瘤的风险更高[6];如伴有卫星灶、疣状结节、溃疡、多毛、出血、瘙痒、疼痛等症状时,恶变风险也会显著增加。巨痣浸润范围可能超出肉眼所见,所以临床常用的激光、化学剥脱、断层切除等治疗方法易忽略周围正常皮肤皮下的病灶,不能达到彻底去除病灶的要求。研究表明,巨痣经手术预防性彻底切除后,其恶变率可由7.5%降低至0.6%[7]。本例患儿巨痣位于躯干,面积巨大,伴有疣状结节及瘙痒症状,属于恶变高风险人群,为此我们选择了手术扩大彻底切除。术后经6 个月随访术区无复发病灶,远期疗效仍有待进一步观察明 确。
巨型先天性黑色素痣(简称巨痣)指发生于身体任何部位、面积> 144 cm2或直径> 20 cm的先天性色素痣[1],或位于颜面部、手足等特殊部位,虽面积及直径达不到上述标准,但切除后创面难以修复的先天性色素痣[2]。其发病机制目前尚不清楚,可能与遗传、发育异常等相关[1],恶变率达2.8%~8.5%[3]。2013年7月我院收治1例腰背部巨痣患儿,现总结其病变特点、治疗方法及疗效。报告如下。
1 病例介绍
患儿 女,13岁。因腰背部黑斑进行性生长13年于2013年7月入院。患儿出生时发现背部黑斑,大小约3 cm × 2 cm,无自觉症状,未作治疗,呈进行性生长。入院检查:黑斑位于腰背部,上至第12肋平面,下至臀部上份,两侧达腋前线,大小约50 cm × 35 cm;表面凹凸不平,伴淡黄色鳞屑及深黑色疣状结节,颜色不均匀,中央部分呈黑色,周围呈深蓝色,有逐渐向外呈触角样扩张表现;质地偏硬,表面无毛发生长,无破溃,无触痛,偶伴瘙痒。见图 1。
 图1
术前外观
图1
术前外观 全麻下,行腰背部巨痣切除联合右侧臀大肌肌瓣、自体网状刃厚皮片修复术。首先距黑斑边缘1 cm切除,见巨痣边缘“正常皮肤”的真皮及皮下组织中存在黑色病灶(图 2),再扩大1 cm切除,至切缘无黑色病灶。术中见巨痣浸润达竖脊肌表面,部分达棘突表面及右侧髂骨骨膜,背部全层皮下脂肪浸润,有潜行向外扩张趋势(图 3)。彻底切除浸润的竖脊肌肌膜,右侧腰部部分肌膜、肌肉,右侧髂骨部分骨膜(图 4)。术中取组织行冰冻切片检查示:先天性黑色素痣,有坏死,部分细胞呈上皮样变,增生活跃,不排除恶变。巨痣及浸润组织彻底切除后,遗留大小为53 cm × 50 cm的创面。采用大小为12 cm × 8 cm的右侧臀大肌肌瓣覆盖髂骨,肌瓣下放置引流管,将两侧竖脊肌腱膜拉拢缝合覆盖棘突表面死腔;取大小为59 cm × 47 cm的自体上背部刃厚皮片,制备网状皮片后游离移植修复创面。
术后病理检查:镜下见表皮萎缩,真皮及皮下广泛性分布大量黑色素痣细胞,附件受压萎缩,痣细胞巢有灶性凝固性坏死及钙化,部分痣细胞核大,有核仁,但几乎未见分裂相;免疫组织化学染色示痣细胞S-100(-),HMB45(+),个别细胞MelanA(+),Ki67阳性率< 1%。综合确诊为巨痣,累及皮下组织,有坏死,部分细胞增生活跃。术后给予预防感染、营养支持等对症治疗,植皮区创面隔日换药,3 d后拔除引流管。13 d后创面伴少许肉芽组织,20 d创面愈合。术后6个月(2014年1月)随访,创面部分瘢痕形成,术区未见复发病灶(图 5)。
2 讨论
巨痣深部浸润的形成可能与胚胎发育异常、遗传有关。黑色素起源于神经嵴,神经嵴细胞迁移至皮肤形成黑色素细胞过程中受诸多因素影响,导致其迁移异常,停滞于皮肤以下的组织,如皮下脂肪、肌肉、骨膜等处,造成细胞位置较深[4]。因此,临床确定巨痣治疗方案时,需考虑浸润深度及范围,必要时可行MRI检查[5]。本例患儿巨痣浸润深度深,术中见涉及全层皮下脂肪及部分肌膜、肌肉、髂骨骨膜,浸润宽度在真皮及以下,超出术前判定的巨痣边缘,浸润最深处位于巨痣中央。
巨痣有恶变为恶性黑色素瘤、脂肪肉瘤、神经鞘瘤、横纹肌肉瘤等的风险,据文献报道,巨痣面积越大,恶变风险越高[4];相比各年龄阶段,儿童巨痣恶变为恶性黑色素瘤的风险更高[6];如伴有卫星灶、疣状结节、溃疡、多毛、出血、瘙痒、疼痛等症状时,恶变风险也会显著增加。巨痣浸润范围可能超出肉眼所见,所以临床常用的激光、化学剥脱、断层切除等治疗方法易忽略周围正常皮肤皮下的病灶,不能达到彻底去除病灶的要求。研究表明,巨痣经手术预防性彻底切除后,其恶变率可由7.5%降低至0.6%[7]。本例患儿巨痣位于躯干,面积巨大,伴有疣状结节及瘙痒症状,属于恶变高风险人群,为此我们选择了手术扩大彻底切除。术后经6 个月随访术区无复发病灶,远期疗效仍有待进一步观察明 确。